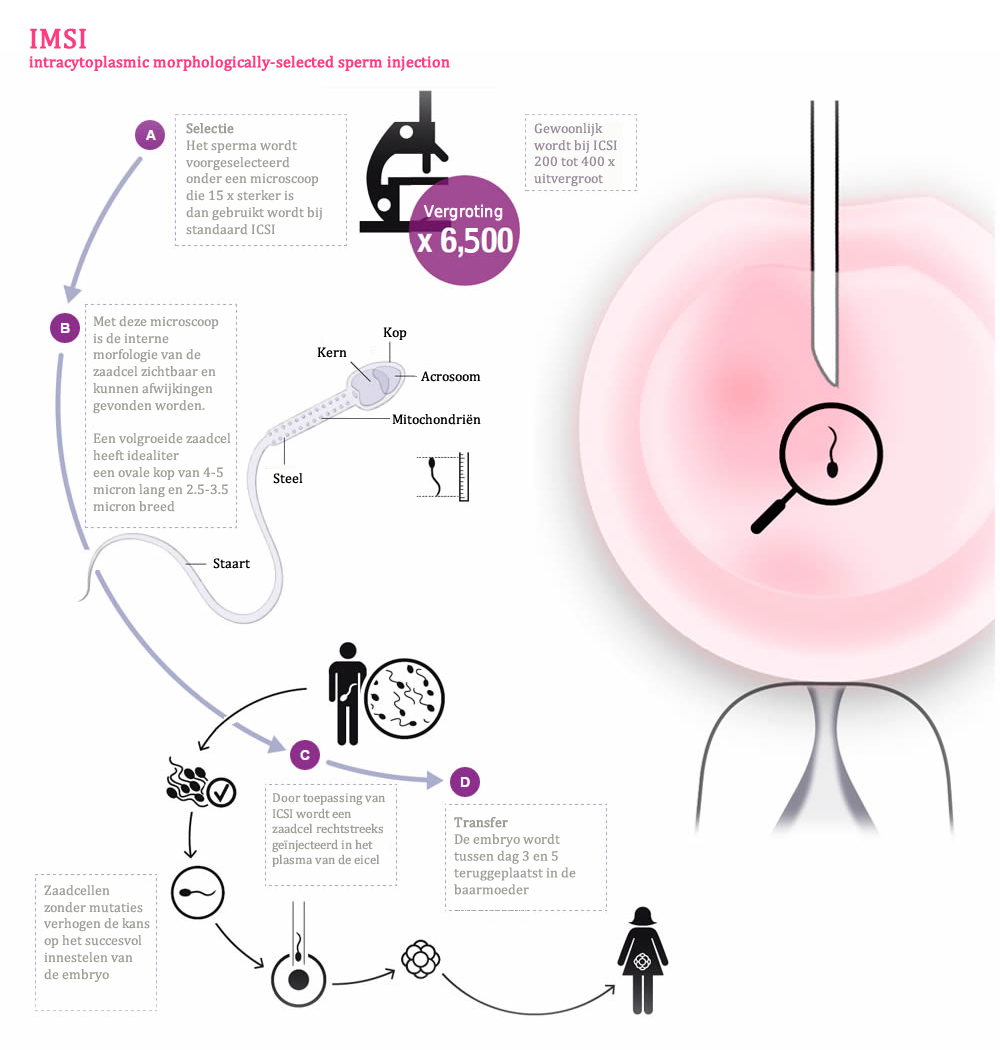
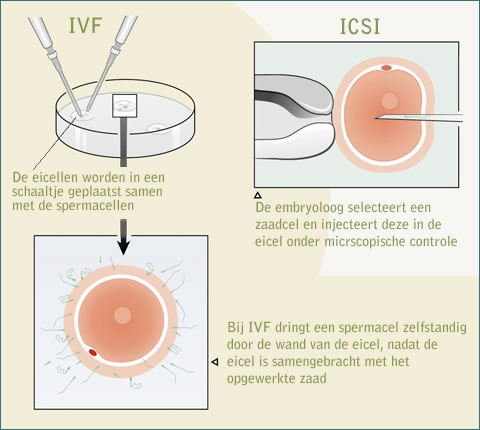
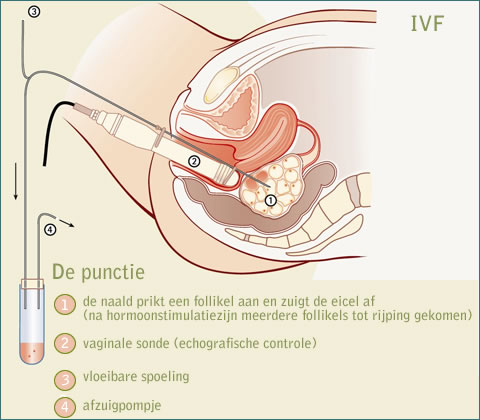
Het voortplantingsproces bestaat in feite uit meerdere processen die precies op het juiste moment met succes moeten plaatsvinden. Elke onderbreking van de noodzakelijke stappen kan een negatieve invloed hebben op de bevruchting en/of innesteling.
Hoe verloopt een normale bevruchting?
Om IVF goed te begrijpen, is het belangrijk te weten hoe een bevruchting onder normale omstandigheden verloopt. In beide eierstokken beginnen vanaf de eerste menstruatiedag, eicellen te rijpen. Deze eicellen bevinden zich in vochtblaasjes, ook wel follikels genoemd. Van deze follikels groeit er één follikel uit tot een doorsnede van ongeveer 2 cm. Deze follikel springt vervolgens open waardoor de eicel vrijkomt. Een eicel is 0,12 mm groot. En dat is maar liefst 85.000 keer groter dan een zaadcel. Dit moment, dat ongeveer tussen twee menstruatiecycli plaatsvindt, noemen we de eisprong of ovulatie. De eicel die vrijkomt wordt opgevangen door één van de eileiders die weer verbonden is met de baarmoeder. In de eileiders vindt onder normale omstandigheden bevruchting plaats. Na het samengaan van de eicel en een zaadcel, beweegt de eicel in de richting van de baarmoeder en komt daar na vijf tot zeven dagen aan. Ondertussen vindt er al een aantal celdelingen plaats. Daarbij hoopt zich vloeistof in de eicel op, die de cellen uit elkaar duwt. Zo ontstaat een holle bol, die zich aan het slijmvlies van de baarmoeder hecht. Is die zogenaamde innesteling succesvol verlopen, dan komt er een dun vliesje over de celbol, de placenta wordt gevormd en de voedselvoorziening via de bloedbaan van de moeder kan beginnen. Verloopt de innesteling niet goed, dan sterft de bevruchte eicel af en volgt er gewoon weer een menstruatie.

Oorzaken van vruchtbaarheidsproblemen
De meest voorkomende vruchtbaarheidsproblemen zijn cyclusstoornissen, afgesloten eileiders en zwak zaad. Soms komt het voor dat zaadcellen totaal ontbreken of is er een storing in de wisselwerking tussen zaad en baarmoederhalsslijm. Ook kan het voorkomen dat één van de partners een aangeboren afwijking heeft. De oorzaak van vruchtbaarheidsproblemen ligt in 30 procent van de gevallen bij de vrouw, in 30 procent van de gevallen bij de man, en in 30 procent van de gevallen bij beiden. In 10 procent van de gevallen wordt de oorzaak nooit duidelijk.
Mannelijke vruchtbaarheidsproblemen
Verminderde vruchtbaarheid van de man komt meestal doordat er te weinig zaadcellen bij de zaadlozing vrijkomen. Normaliter komen er bij een zaadlozing 100 tot 200 miljoen zaadcellen vrij, 20 tot 100 miljoen per milliliter. Zijn het er minder dan 20 miljoen per milliliter, dan wordt er gesproken van een oligozoöspermie, ofwel weinig zaadcellen. Zijn er helemaal geen zaadcellen, dan heet dan een azoöspermie. Bovendien kunnen zaadcellen slecht van kwaliteit zijn. Als de zaadcellen slecht bewegen, wordt er gesproken van een asthenozoöspermie. De snelheid van de zaadcellen bepaalt hoe gemakkelijk ze het baarmoederhalsslijm doordringen en de eicel bereiken. Weinig, maar goed beweeglijke zaadcellen bieden meer kans op een zwangerschap dan veel slecht bewegende cellen. De meest voorkomende oorzaak van zaadcellen van een slechte kwaliteit is een varicokele, een spatader in de balzak. Door deze spatader stijgt de temperatuur in de balzak, waardoor de zaadvorming wordt belemmerd. Ook een afwijkende vorm van de zaadcel afwijkt vermindert de kans op een bevruchting. Bij de meeste mannen met zwak zaad gaat het om een combinatie, waarbij het aantal, de vorm én de beweeglijkheid abnormaal zijn. Zwak zaad geeft geen verhoogde kans op aangeboren afwijkingen bij de baby, ook niet als de zaadcellen afwijkend van vorm zijn. Alleen als het zaad zo zwak is dat ICSI nodig is, bestaat er een licht verhoogde kans op een aangeboren afwijking.
Zaadverzwakkers
De leefwijze van een man kan de kwaliteit van zijn zaadcellen beinvloeden. Zaadverzwakkers kunnen bijvoorbeeld zijn: overmatig alcoholgebruik (meer dan twee glazen per dag hebben al invloed), voedingstekorten zoals een tekort aan zink en vitamine C, het gebruik van bepaalde medicijnen, zoals chemotherapie bij kanker, of salazopyrine, een middel dat wordt voorgeschreven bij chronische darminfecties, roken en het gebruik van drugs, blootstelling aan industriële chemicaliën, bestrijdingsmiddelen die worden gebruikt in de tuin- en akkerbouw, vooral door rozenkwekers, Röntgenstraling, zoals bestraling bij kanker, te veel (meer dan een keer per dag) of te weinig (minder dan eens in de tien dagen) vrijen, continue verstoring van het dag- en nachtritme (ploegendiensten) en langdurige deelname aan het verkeer (internationale vrachtwagenchauffeurs bijvoorbeeld). Daarnaast kunnen gezondheidskwesties een rol spelen bij de verminderde vruchtbaarheid bij de man, zoals: een trauma van de balzak, zoals een torsie (een verdraaiing) van de bal, een doorgemaakte zaadbal- of bijbalontsteking, bijvoorbeeld als complicatie bij de bof of een geslachtsziekte, een spataderkluwen in de balzak, waardoor de temperatuur in de ballen kan oplopen en antistoffen in het sperma, vooral na een ongedaan gemaakte sterilisatie.Door een bloedonderzoek kan een eventuele ontsteking van de geslachtsorganen of afwijkingen van de hormoonspiegels in het bloed waardoor de vorming van zaadcewllen wordt lamgelegd, aan het licht komen.
Vrouwelijke vruchtbaarheidsproblemen
In ongeveer eenderde van de gevallen van verminderde vruchtbaarheid bij de vrouw is een verstopping van de eileiders de oorzaak. Door een geslachtsziekte ontstaat een ontsteking van de eileiders met afsluiting als gevolg. Een tijdige behandeling van de geslachtsziekte kan dit voorkomen. Bij één op de zes vrouwen wordt de verminderde vruchtbaarheid veroorzaakt door het uitblijven van de eisprong. Stoornissen in de menstruatiecyclus zijn verantwoordelijk voor 20 tot 25 procent van alle vruchtbaarheidsproblemen. Een cyclusstoornis wil zeggen dat een vrouw onregelmatig of niet menstrueert. Eigenlijk gaat het niet om de menstruaties zelf, maar om de eisprong. Vrouwen met cyclusstoornissen hebben vaak geen eisprong. Zo'n tien tot vijftien jaar voor de overgang loopt de vrouwelijke vruchtbaarheid sterk terug. Het aantal eiblaasjes neemt af. Het zijn vroege verschijnselen van een naderende overgang. De vrouw zelf merkt daar niets van. De menstruaties gaan door als altijd, de eisprong ook. Toch zijn haar kansen op een zwangerschap sterk verminderd. Ook door stress, vermagering, chronische ziekten en extreem veel sporten kan de eisprong echter uitblijven. Dit komt doordat de hormoonspiegels in het bloed onder invloed van deze omstandigheden verstoord raken. Soms zijn de eileiders goed doorgankelijk en treedt een gewone eisprong op. Het probleem ligt dan vaak in het baarmoederslijmvlies, dat zich niet goed klaar kan maken om de bevruchte eicel te ontvangen. Een hormoonafwijking ligt hier meestal aan ten grondslag.